Czynniki warunkujące powstawanie i rozprzestrzenianie się chorób zakaźnych psów
Łańcuch epidemiologiczny
Warunkiem koniecznym do rozwoju choroby zakaźnej jest ciągłość łańcucha epidemiologicznego. Zarazki nie są w stanie wywołać choroby, o ile nie zostaną przeniesione odpowiednimi drogami na osobniki wrażliwe.
Łańcuch epidemiologiczny tworzą więc, ogólnie rzecz ujmując, trzy składowe:
- źródło zakażenia (rezerwuar zarazka),
- drogi szerzenia się zakażenia,
- organizm wrażliwy.
Brak którejkolwiek z powyższych składowych (określanych również mianem czynników pierwszorzędowych) skutkuje niemożnością rozwoju choroby zakaźnej. Aby zapobiec rozwojowi choroby infekcyjnej, należy dążyć do likwidacji któregoś z ognisk łańcucha epidemiologicznego poprzez: izolację, leczenie lub likwidację zwierząt chorych (eliminowane jest źródło zakażenia), dezynfekcję, przestrzeganie zasad higieny (ogranicza się szerzenie zakażenia), stymulację odporności u zwierząt, np. poprzez szczepienia (zmniejsza się wrażliwość docelowej grupy zwierząt na dany czynnik zakaźny). Poniżej przedstawiona zostanie krótka charakterystyka każdego z ogniw łańcucha epidemiologicznego (Gliński i Buczek, 1999; Rojas i in., 2016).
Rezerwuar
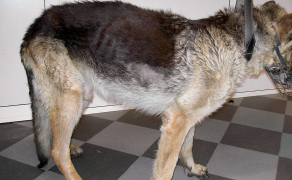
Mianem rezerwuaru – źródła zakażenia – określa się zespół ekologiczny, w którym krążą zarazki. W źródle zakażenia zarazki utrzymują się i namnażają. Rezerwuar mogą stanowić: chorzy ludzie i chore zwierzęta, nosiciele, zwłoki ludzkie i zwierzęce, a także zwierzęta poddane ubojowi. Przykładem rezerwuaru pałeczek dżumy są szczury. Sam patogen musi rozwinąć mechanizmy, które umożliwią mu rozprzestrzenienie się (w różny sposób) z rezerwuaru na inne zwierzę, dzięki czemu utrzymany będzie cykl zakażania. Rozsiew zarazka w organizmie żywiciela prowadzi do powstania skażonych wydzielin i wydalin, stanowiących źródło infekcji. Istotne jest, że u siewców zakażenia, nie w każdym przypadku, obserwuje się rozwój objawów klinicznych. Osobniki zakażone latentnie czy z infekcjami subklinicznymi mogą stanowić rezerwuar zarazka i rozsiewać go w środowisku, nie zdradzając przy tym symptomów choroby (Gliński i Buczek, 1999; Broughan i in., 2016).
Drogi szerzenia się zakażenia
Zakażenie może szerzyć się różnymi drogami. Sposób przedostawania się zarazka z rezerwuaru na osobniki wrażliwe jest uwarunkowany cechami i właściwościami zarówno pierwszego, jak i drugiego z nich. Biorąc pod uwagę okres rozwoju organizmu wrażliwego, do jego zakażenia może dojść w okresie prenatalnym (przed porodem) lub postnatalnym. Do ustroju gospodarza patogeny wnikają poprzez wrota zakażenia, którymi mogą być: przewód pokarmowy, układ oddechowy, drogi rodne, skóra, rany, spojówka oka itd. Choroby mogą się szerzyć poprzez kontakt bezpośredni – gdy zwierzę ma bezpośredni kontakt ze źródłem zakażenia (chorym osobnikiem, jego wydzielinami, wydalinami) – lub drogami pośrednimi, za pośrednictwem sprzętu, obsługi, karmy, wody itd.
O zakażeniach jatrogennych mówimy wtedy, gdy rozwinęły się one w wyniku postępowania lekarskiego (kateteryzacja dróg moczowych, kateteryzacja dożylna, infekcje śródoperacyjne itp.). Swoistego rodzaju pośrednią drogą szerzenia się zakażenia jest jego przenoszenie za pośrednictwem wektorów. Wektorami z reguły są zwierzęta bezkręgowe (muchy, komary, kleszcze), które przenoszą czynnik zakaźny na odnóżach lub w przewodzie pokarmowym. Co ciekawe – wektory mogą przekazywać czynnik zakaźny potomstwu (np. kleszcze) – mówimy wówczas o przenoszeniu transowarialnym zakażenia. Natomiast gdy infekcja jest przenoszona tylko pomiędzy kolejnymi fazami wylinek, mamy do czynienia z transstadialnym szerzeniem się zakażenia (Gliński i Buczek, 1998; Adaszek i Winiarczyk, 2008; Adaszek i in., 2009).
Zakażenie szerzy się szybko, gdy istnieją ku temu sprzyjające warunki, takie jak: duże zagęszczenie zwierząt, niski poziom higieny, odpowiednia temperatura. Znając pewne preferencje drobnoustrojów co do optymalnych warunków środowiskowych do ich rozwoju i namnażania (temperatura, wilgotność), można przeciwdziałać infekcjom (poprzez sterylizację czy dezynfekcję) (Chen i in., 2016).
Terminem „sterylizacja” (wyjaławianie) określa się proces polegający na zniszczeniu wszystkich, zarówno wegetatywnych, jak i przetrwalnikowych oraz zarodnikowych form mikroorganizmów (Janicki, 2003). Prawidłowo wysterylizowany materiał jest jałowy – nie zawiera żadnych żywych drobnoustrojów (także wirusów) oraz ich form przetrwalnikowych. Z kolei dezynfekcja (odkażanie) to proces mający na celu niszczenie drobnoustrojów i ich przetrwalników. Dezynfekcja niszczy formy wegetatywne mikroorganizmów, ale nie zawsze usuwa formy przetrwalnikowe, a zdezynfekowany materiał nie musi być jałowy (Chen i in., 2016). Zarówno sterylizacji, jak i dezynfekcji można dokonać mechanicznie, fizycznie bądź chemicznie, przy czym najczęściej używa się w tym celu czynników fizycznych i chemicznych przedstawionych poniżej.
Temperatura. Mikroorganizmy wykazują duże zróżnicowanie pod względem wrażliwości na temperaturę. Niektóre z nich w wysokich temperaturach szybko ulegają inaktywacji, podczas gdy inne wykazują większą stabilność. Niskie temperatury są bardzo dobrze tolerowane przez większość wirusów. Właściwość ta została wykorzystana w pracy laboratoryjnej do bankowania i przechowywania poszczególnych szczepów patogenów w ciekłym azocie przez długi okres (Adaszek i in., 2015).
Mogą zainteresować Cię również
Znajdź swoją kategorię
2608 praktycznych artykułów - 324 ekspertów - 22 kategorii tematycznych
Weterynaria w Terenie

Podkliniczny niedobór wapnia i jego wpływ na wyniki rutynowych badań laboratoryjnych w różnych okresach laktacji u krów mlecznych
Obserwacje epizootiologiczne oraz wyniki badań klinicznych, anatomopatologicznych i laboratoryjnych prowadzonych w chlewniach średnio- i wielkotowarowych, w których stwierdzano nagłe zachorowania – z ostrymi objawami ze strony układu oddechowego, przede wszystkim wśród warchlaków i tuczników – wskazują, że ich przyczyną dość często bywa pleuropneumonia świń. Czynnikiem etiologicznym tej choroby są drobnoustroje Actinobacillus pleuropneumoniae (App). Cechą charakterystyczną […]

Podkliniczny niedobór wapnia i jego wpływ na wyniki rutynowych badań laboratoryjnych w różnych okresach laktacji u krów mlecznych
Obserwacje epizootiologiczne oraz wyniki badań klinicznych, anatomopatologicznych i laboratoryjnych prowadzonych w chlewniach średnio- i wielkotowarowych, w których stwierdzano nagłe zachorowania – z ostrymi objawami ze strony układu oddechowego, przede wszystkim wśród warchlaków i tuczników – wskazują, że ich przyczyną dość często bywa pleuropneumonia świń. Czynnikiem etiologicznym tej choroby są drobnoustroje Actinobacillus pleuropneumoniae (App). Cechą charakterystyczną […]

Szerzenie się, profilaktyka i terapia ważnych ekonomicznie chorób układu oddechowego świń (pleuropneumonia, mykoplazmowe zapalenie płuc)
Choroby układu oddechowego świń są ważnym problemem zdrowotnym i – w konsekwencji – ekonomicznym w chowie świń. Przyczyny wysunięcia się tej grupy chorób na czoło problemów zdrowotnych to, przede wszystkim, mająca miejsce w Europie około 30 lat temu zmiana systemu chowu świń z drobnotowarowego na średnio- i wielkotowarowy oraz potęgujący się z roku na roku […]

Wprowadzenie do stomatologii koni
Problemy stomatologiczne i wynikające z ich obecności przeszkody w prawidłowym użytkowaniu koni są jedną z częstszych przyczyn interwencji lekarzy weterynarii specjalizujących się w tej dziedzinie. Dowiedziono, że po diagnostyce kulawizn, szczepieniach, diagnostyce i leczeniu chorób układu rozrodczego, badanie przed kupnem/sprzedażą zajmuje najwięcej czasu praktykującym lekarzom weterynarii (1). Ewolucyjna droga od żyjącego we wczesnym Eocenie Hyracotherium […]
Wskazówki na wypadek widocznego niepowodzenia terapii antybiotykowej. Kryteria skutecznej terapii oraz kluczowe pytania jako 5 kroków drzewa analitycznego
Czynniki powiązane z użyciem antybiotyku w terapii: Czy wybór antybiotyku opierał się na badaniach klinicznych i dodatkowych (diagnoza, antybiogram)? Sprawdź odpowiedź na pytanie 3. Farmakokinetyka/farmakodynamika wybranego antybiotyku? Koncentracja i czas działania antybiotyku w zakażonej tkance a efektywność w stosunku do czynnika bakteryjnego wywołującego chorobę (spektrum działania antybiotyku, wrażliwość z antybiogramu – odpowiedzi na pytanie 3.). […]

Czarno na białym – mastitis okiem praktyka – rozmowa z dr. n. wet. Sebastianem Smulskim
Rozmowa z dr. n. wet. Sebastianem Smulskim, pracownikiem Uniwersytetu Przyrodniczego w Poznaniu, specjalistą w dziedzinie profilaktyki i leczenia mastitis u krów, który w swoich badaniach zgłębia tematykę zapalenia gruczołu mlekowego u bydła, zarówno w aspekcie naukowym, jak i praktycznym. Większość zapaleń gruczołu mlekowego ma etiologię bakteryjną. Dlaczego, pomimo rozwoju mikrobiologii, medycyny weterynaryjnej i prowadzonych badań, […]

XVIII FORUM ZOOTECHNICZNO-WETERYNARYJNE: NOWE HORYZONTY W ROZRODZIE ZWIERZĄT
Na Uniwersytecie Przyrodniczym w Poznaniu w dniach 18-19 kwietnia br. odbyło się XVIII Forum Zootechniczno-Weterynaryjne pod hasłem „Rozród zwierząt w dobie selekcji genomowej”. To wydarzenie zgromadziło liczne grono lekarzy weterynarii oraz hodowców, by omówić najnowsze osiągnięcia w dziedzinie hodowli i rozrodu zwierząt. Organizacja Forum była wspólnym przedsięwzięciem Poznańskiego Koła Polskiego Towarzystwa Zootechnicznego, Wielkopolskiego Oddziału Polskiego […]