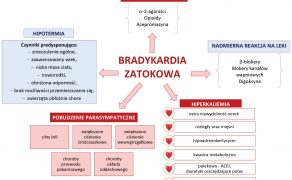
Bradykardia zatokowa u psów
Bradykardia paradoksalna i odruch Bezolda-Jarischa
Bradykardia paradoksalna może pojawić się u psów podczas skomplikowanych procedur chirurgicznych w postaci odruchu Bezolda-Jarischa lub odwróconego odruchu Bainbridge’a (10). W praktyce klinicznej nie ma możliwości odróżnienia tych dwóch odruchów.
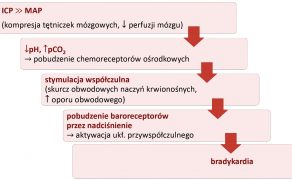
Odruch Bezolda-Jarischa (BJR, ang. Bezold-Jarisch reflex) jest aktywowany przez niedostateczne wypełnienie komór serca krwią i nie jest zależny od danej sytuacji czy zachowania, w odróżnieniu od odruchu wazowagalnego. Nazwa pochodzi od nazwisk jego odkrywców – odruch został po raz pierwszy zaobserwowany przez von Bezolda i Hirta w 1867 r. (49), a potwierdzony jako odruch nerwowy przez Jarischa i Richtera w 1939 r. (19). Pochodzi z aktywacji mechano- i /lub chemoreceptorów zlokalizowanych głównie w tylnej ścianie lewej komory serca (53), wywołanej na skutek mechanicznej stymulacji lub w odpowiedzi na substancje chemiczne, w tym leki [np. alkaloidy ciemiężycy białej, dopamina (45)].
Prowadzi do: bradykardii, rozkurczu obwodowych naczyń krwionośnych (niedociśnienia) i bezdechu. Jak dowiodły badania przeprowadzone przez zespół Oberga i in. (w latach 1970 i 1972 – 28-29) na kotach, za spadek częstości rytmu po intensywnym krwotoku (spadek rzutu o 40-50% stanowiący o utracie 30% objętości krwi) odpowiada właśnie BJR – nienormalnie zwiększona kurczliwość ścian serca wokół w zasadzie „pustych” komór pobudza ukryte w ścianie receptory, wywołując bradykardię (28, 29). U psów można spodziewać się opisanych zmian podczas długotrwałego znieczulenia ogólnego, szczególnie przy użyciu pochodnych fentanylowych, zmiany pozycji ciała zwierzęcia i przy współwystępującej hiperkapni. Zwykle czas trwania odruchu jest krótki, jednak w pojedynczych przypadkach może dojść do jego niebezpiecznego wydłużania się. Długotrwała reakcja zwiększa ryzyko powikłań pozabiegowych, dlatego też można podejmować próby przerwania odruchu przy użyciu atropiny (26).
Odruch Bainbridge’a natomiast opisał w 1915 r. angielski fizjolog Francis Arthur Bainbridge, który w badaniach na poddanych znieczuleniu ogólnemu psach zauważył, że podanie roztworu soli fizjologicznej zwiększa napór na ścianę przedsionków i prowadzi do wzrostu rytmu serca (HR), niezależnie od ciśnienia tętniczego krwi (2). Boettcher (5) zauważył, że wraz z postępem rozwoju filogenetycznego odruch ten traci u różnych gatunków na znaczeniu i zostaje w tyle wobec dominującego odruchu z baroreceptorów zatoki szyjnej, szczególnie przydatnych w kontroli parametrów krążenia podczas zmiany pozycji ciała (u psa odruch ten jest silniej wyrażony niż u człowieka) (5).
Obecnie odruch ten jest tłumaczony rozpieraniem ścian przedsionków przez zwiększoną objętość krwi (ang. preload), szczególnie prawego, a pośredniczą w nich baroreceptory zlokalizowane w ich ścianach i jego funkcja polega na adaptacji organizmu do wysiłku fizycznego. Przyczyną bradykardii jest odmienna reakcja, zwana odwróconym odruchem Bainbridge’a, wynikająca ze spadku napływu żylnego do jam serca w przypadkach znieczuleń nadoponowych lub niedociśnienia wywołanego u pacjentów podczas zabiegów chirurgicznych, w celu prewencji nadmiernej utraty krwi (9). Jatrogennie wywołana reakcja została opisana podczas zabiegu adrenalektomii u psa przy całkowitej, chwilowej okluzji ż. głównej doogonowej (10). Pacjent otrzymał również wcześniej remifentanyl, jako część protokołu anestetycznego, mogący być również czynnikiem sprzyjającym dla pojawienia się wspomnianego odruchu.
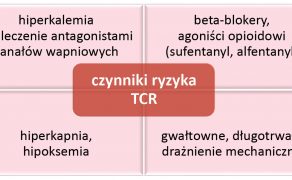
W 2018 r. pojawiło się również pierwsze jak dotąd doniesienie o zaobserwowanym u psa odruchu trójdzielno-sercowym (TCR, ang. trigeminocardiac reflex), który w medycynie człowieka jest uznawany za jeden z najsilniejszych odruchów autonomicznych wpływających na obniżenie częstości pracy serca. Stymulacja nerwu trójdzielnego na poziomie ośrodkowym lub obwodowym wywołuje negatywny efekt ino-, dromo- i chronotropowy (32).
W obrazie klinicznym dominują: zwolnienie akcji serca poniżej 60 bpm, zmniejszenie rzutu minutowego serca i spadek ciśnienia tętniczego krwi, średnio o 20%. Zmiany te wynikają z zahamowania automatyzmu węzła zatokowego na skutek wzrostu napięcia nerwu błędnego po podrażnieniu nerwu trójdzielnego (39). Szczególną uwagę na stabilizację hemodynamiczną pacjenta powinni zwrócić lekarze chirurdzy podczas manipulacji w obrębie twarzoczaszki na przebiegu gałęzi nerwu trójdzielnego (nerwu szczękowego, żuchwowego czy ocznego) czy na obszarze klatki piersiowej, np. podczas próby zamknięcia przetrwałego przewodu tętniczego (PDA, ang. patent ductus arteriosus) (30). W medycynie człowieka zidentyfikowano trzy grupy czynników ryzyka związane z odruchem trójdzielno-sercowym (ryc. 2).
Galeria
POSTĘPOWANIA
w weterynarii