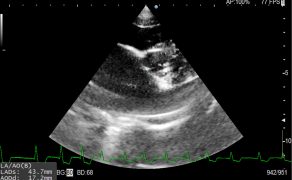
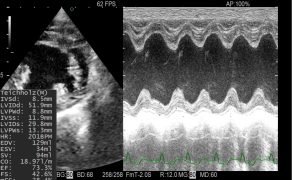
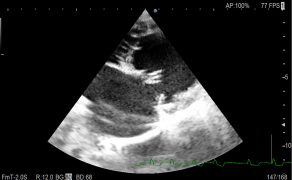
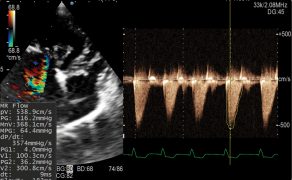
Rozwój migotania przedsionków w efekcie progresji zwyrodnienia zastawki mitralnej u psa Opis przypadku
W ostatnich latach obserwuje się wzrost liczby psów z rozpoznanym MMVD. Wpływ mają na to zarówno większa świadomość właścicieli (często wspomagana przez nieograniczony dostęp do Internetu), jak i większa wiedza lekarzy weterynarii oraz nowe, lepsze metody diagnostyczne związane z dostępnością sprzętu o wysokiej jakości obrazowania. Czynniki te powodują, że oprócz ułatwień w diagnostyce nastąpiło wydłużenie życia pacjentów z MMVD. Wpływa na to również obecność na rynku nowych, skuteczniejszych preparatów farmakologicznych stosowanych w leczeniu MMVD. Efektem ww. zjawisk jest większa liczba psów leczonych na MMVD przez dłuższy czas, co oprócz korzyści wynikających z lepszego komfortu życia psów, pociąga za sobą również konsekwencje w postaci efektów ubocznych wynikających z postępującego zwyrodnienia zastawek przedsionkowo-komorowych i jego wpływu na budowę oraz funkcję serca. Coraz częściej do gabinetów i przychodni weterynaryjnych trafiają psy z chorobami, które dawniej, ze względu na krótsze życie czworonogów, nie miały możliwości rozwoju.
Jednym z powikłań MMVD spotkanym częściej jest zaburzenie rytmu serca w postaci migotania przedsionków (ang. atrial fibrillation, AF).
AF jest jednym z najczęściej diagnozowanych zaburzeń rytmu serca u psów (27, 28). Może ono towarzyszyć zarówno chorobom organicznym serca, jak i występować samodzielnie. Arytmia ta ulega samoutrwalaniu, co związane jest z elektryczną przebudową serca, i prowadzi do jej utrzymywania – im dłużej ona trwa, tym trudniej jest przywrócić prawidłowy, zatokowy rytm serca.
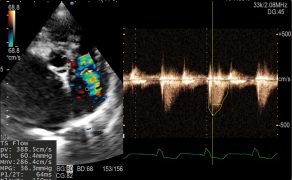
Jest to arytmia, której mechanizm nie jest jednopłaszczyznowy. Migotanie przedsionków jest spowodowane nieprawidłową aktywnością elektryczną serca. W normalnych warunkach w czasie depolaryzacji miokardium przedsionków jest niewrażliwe na kolejne bodźce elektryczne. Zaburzenia przewodnictwa, najczęściej na skutek dwóch mechanizmów – pobudzeń ektopowych lub tzw. fal reentry – powodują ciągłe pobudzanie mięśnia sercowego, prowadząc do przewodzenia fal depolaryzacji w ruchu okrężnym, po zamkniętym torze (29). Tak duża liczba pobudzeń docierających do węzła przedsionkowo-komorowego wprowadza go w stan refrakcji względnej. Skutkuje to przewodzeniem pobudzeń do komór w sposób nieregularny – nie każde pobudzenie jest przekazywane z przedsionków do komór, co sprawia, że ich praca nie jest miarowa. Zaburzenia czynności hemodynamicznej przedsionków powodują zmniejszenie rzutu serca. Dodatkowo dochodzi do zwolnienia przepływu krwi w przedsionkach, co może prowadzić do tworzenia przyściennych zakrzepów. Te zaś, jeśli ulegną oderwaniu od ściany przedsionków, wędrują wraz z krwią do narządów wewnętrznych (m.in.: płuca, nerki, wątroba), co może powodować niebezpieczne dla życia zatory (28). AF może towarzyszyć również szybka akcja komór prowadząca do zmniejszenia rzutu serca i rozwoju tachykardiomiopatii. U psów z MMVD, na skutek niedomykalności zastawki mitralnej i związanym z tym cofaniem się krwi do przedsionka, dochodzi do jego powiększenia. Przewlekłe powiększenie lewego przedsionka wiąże się z częstszym występowaniem AF (30-32). Jest to prawdopodobnie wywołane: zmianami w strukturze jego ściany, obejmującymi m.in. zwłóknienia śródmiąższowe i lokalne ogniska zapalne, do których dochodzi na skutek jego poszerzenia (33, 34), oraz remodelingiem elektrycznym lewego przedsionka skutkującym skróceniem okresu refrakcji przedsionkowej, miejscowym spowolnieniem przewodzenia oraz zmianami w ekspresji kanałów jonowych (35).
Pojawienie się objawów klinicznych w przebiegu AF związane jest z szybką akcją komorową i rozwijającą się niewydolnością serca. Najczęściej obserwuje się: osłabienie, nietolerancję wysiłkową, kaszel, duszność, a także omdlenia i wodobrzusze (29).
Rozpoznanie stawia się na podstawie badania klinicznego oraz elektrokardiograficznego (EKG). W badaniu klinicznym zaobserwować można: przedłużony czas wypełniania naczyń kapilarnych (CRT), tętno słabo wyczuwalne, przyspieszone lub wypadające. Podczas osłuchiwania stwierdza się przyspieszenie rytmu serca oraz jego znaczną niemiarowość określaną mianem arytmii kompletnej (łac. arytmia completa), często opisywanej jako dźwięk przypominający „trampki w pralce”.
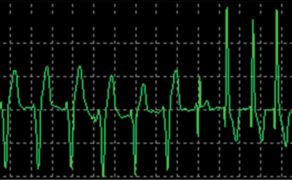
W zapisie EKG migotanie przedsionków charakteryzują brak załamka P (jako skutek dezorganizacji pracy przedsionków) oraz nieregularny i szybki rytm komorowy. Zamiast załamków P można zaobserwować falę f, którą opisuje się jako niemiarowe wychylenia o różnym kształcie. W zależności od amplitudy fali f możemy rozróżnić migotanie grubofaliste (amplituda przekraczająca 1 mm) oraz drobnofaliste (niska amplituda). W celu skutecznej i jednoznacznej diagnozy migotania przedsionków zaleca się wykonanie badania EKG z wykorzystaniem odprowadzeń kończynowych oraz przedsercowych.
Leczenie AF jest trudne i opiera się na dwóch strategiach: przywróceniu rytmu zatokowego (kardiowersja farmakologiczna lub elektryczna) oraz kontroli rytmu komór. W przypadku pacjentów z MMVD celem leczenia jest kontrola rytmu komór polegająca na utrzymywaniu częstości rytmu komór poniżej 160 uderzeń na minutę w warunkach ambulatoryjnych. W warunkach domowych natomiast częstość rytmu serca powinna wynosić poniżej 125 uderzeń na minutę (36). Pozwala to utrzymać odpowiedni rzut serca i zmniejszyć nasilenie objawów klinicznych towarzyszących AF oraz zapobiega rozwojowi tachykardiomiopatii. W tym celu najczęściej stosuje się digoksynę oraz leki z grupy beta-blokerów (atenolol, karwedilol, metoprolol, sotalol) lub połączenia digoksyny z diltiazemem albo beta-blokerami. Zgodnie z zaleceniami ACVIM z 2019 roku (2) terapia beta-blokerami nie powinna być prowadzona u pacjentów w fazie C lub D, u których leki te nie zostały wprowadzone we wcześniejszych fazach choroby; wyjątek stanowią pacjenci z AF w fazie D. Diltiazem stosowany w kombinacji z digoksyną pozwala na lepszą kontrolę rytmu komór niż stosowanie tych leków w monoterapii (37). Jednak wprowadzając do terapii leki antyarytmiczne, należy wziąć pod uwagę fakt, że wykazują one działanie inotropowo ujemne, co może spowodować pogorszenie niewydolności serca. Leczenie psów w zaawansowanej fazie MMVD, u których doszło do rozwoju AF, jest trudne i wymaga wprowadzenia odpowiedniej terapii, uwzględniającej również działania niepożądane stosowanych leków. Pacjenci tacy powinni być prowadzeni przez doświadczonych lekarzy weterynarii zajmujących się kardiologią.
Podsumowanie
Rozwój AF u psa z MMVD stanowi pogorszenie rokowania i wiąże się z krótszym czasem przeżycia w stosunku do osobników, u których nie występują zaburzenia rytmu serca.
Galeria
Mogą zainteresować Cię również
Znajdź swoją kategorię
2608 praktycznych artykułów - 324 ekspertów - 22 kategorii tematycznych
Weterynaria w Terenie

Podkliniczny niedobór wapnia i jego wpływ na wyniki rutynowych badań laboratoryjnych w różnych okresach laktacji u krów mlecznych
Rozpoznawanie choroby Wywiad W rozpoznawaniu pleuropneumonii duże znaczenie ma wywiad epizootiologiczny. Podejrzenie pleuropneumonii powinno być podjęte w przypadku stwierdzenia szybko rozprzestrzeniających się ostrych zachorowań z objawami ze strony układu oddechowego i nagłych padnięć warchlaków i tuczników o dobrej kondycji z objawami chorobowymi ze strony układu oddechowego i wyraźnego zasinienia skóry. Przy postaci chronicznej podejrzenie tej […]

Podkliniczny niedobór wapnia i jego wpływ na wyniki rutynowych badań laboratoryjnych w różnych okresach laktacji u krów mlecznych
Rozpoznawanie choroby Wywiad W rozpoznawaniu pleuropneumonii duże znaczenie ma wywiad epizootiologiczny. Podejrzenie pleuropneumonii powinno być podjęte w przypadku stwierdzenia szybko rozprzestrzeniających się ostrych zachorowań z objawami ze strony układu oddechowego i nagłych padnięć warchlaków i tuczników o dobrej kondycji z objawami chorobowymi ze strony układu oddechowego i wyraźnego zasinienia skóry. Przy postaci chronicznej podejrzenie tej […]

Szerzenie się, profilaktyka i terapia ważnych ekonomicznie chorób układu oddechowego świń (pleuropneumonia, mykoplazmowe zapalenie płuc)
Profilaktyka nieswoista Stosowanie bodźcowych preparatów nieswoistych w sposób wyraźny wzmacnia siły obronne organizmu. Ostatnio wykazano zaskakująco dużą przydatność w stymulacji nieswoistej odporności świń znanego, aczkolwiek nie zawsze docenianego, od dawna wytwarzanego w Polsce produktu; jest nim Biotropina (Biowet Drwalew). Dwukrotne podanie tego biopreparatu prosiętom w okresie okołoodsadzeniowym w stopniu istotnym wzmacniało nieswoistą odpowiedź immunologiczną świń, […]

Wprowadzenie do stomatologii koni
Podczas badania klinicznego w pierwszej kolejności obserwujemy całą głowę, zwracając uwagę na jej poszczególne elementy (małżowiny uszne, oczy, kości czaszki, mięśnie, nozdrza), doszukując się w nich braku symetrii. Może być on powodowany deformacją kości czaszki, ich hipertrofią, chorobami neurologicznymi, zanikiem mięśni, obrzękiem tkanek miękkich. Podczas omacywania należy dokładnie sprawdzić okolicę stawu skroniowo-żuchwowego poprzez ucisk (ryc. […]
Wskazówki na wypadek widocznego niepowodzenia terapii antybiotykowej. Kryteria skutecznej terapii oraz kluczowe pytania jako 5 kroków drzewa analitycznego
Czynniki powiązane z użyciem antybiotyku w terapii: Czy wybór antybiotyku opierał się na badaniach klinicznych i dodatkowych (diagnoza, antybiogram)? Sprawdź odpowiedź na pytanie 3. Farmakokinetyka/farmakodynamika wybranego antybiotyku? Koncentracja i czas działania antybiotyku w zakażonej tkance a efektywność w stosunku do czynnika bakteryjnego wywołującego chorobę (spektrum działania antybiotyku, wrażliwość z antybiogramu – odpowiedzi na pytanie 3.). […]

Czarno na białym – mastitis okiem praktyka – rozmowa z dr. n. wet. Sebastianem Smulskim
Rozmowa z dr. n. wet. Sebastianem Smulskim, pracownikiem Uniwersytetu Przyrodniczego w Poznaniu, specjalistą w dziedzinie profilaktyki i leczenia mastitis u krów, który w swoich badaniach zgłębia tematykę zapalenia gruczołu mlekowego u bydła, zarówno w aspekcie naukowym, jak i praktycznym. Większość zapaleń gruczołu mlekowego ma etiologię bakteryjną. Dlaczego, pomimo rozwoju mikrobiologii, medycyny weterynaryjnej i prowadzonych badań, […]

XVIII FORUM ZOOTECHNICZNO-WETERYNARYJNE: NOWE HORYZONTY W ROZRODZIE ZWIERZĄT
Na Uniwersytecie Przyrodniczym w Poznaniu w dniach 18-19 kwietnia br. odbyło się XVIII Forum Zootechniczno-Weterynaryjne pod hasłem „Rozród zwierząt w dobie selekcji genomowej”. To wydarzenie zgromadziło liczne grono lekarzy weterynarii oraz hodowców, by omówić najnowsze osiągnięcia w dziedzinie hodowli i rozrodu zwierząt. Organizacja Forum była wspólnym przedsięwzięciem Poznańskiego Koła Polskiego Towarzystwa Zootechnicznego, Wielkopolskiego Oddziału Polskiego […]