Co lekarz weterynarii powinien wiedzieć o badaniu płynu mózgowo-rdzeniowego?
Płyn mózgowo-rdzeniowy (PMR) jest produkowany w głównej mierze na drodze ultraprzesączania krwi, przez sploty naczyniówkowe komór mózgu oraz komórki ependymy. Płyn ten przepływa z komór i wodociągu mózgu w kierunku doogonowym i na wysokości komory czwartej przez otwory boczne Luschki, przechodzi do przestrzeni podpajęczynówkowej otaczającej mózg i rdzeń kręgowy. Resorpcja płynu do krwi następuje głownie poprzez kosmki i naczynia pajęczynówki, dzięki czemu u zdrowego organizmu ilość krążącego płynu znajduje się w stanie równowagi (1, 4).
Procesy patologiczne w różnym stopniu wpływają na skład PMR, dlatego też jest to jedno z najważniejszych badań dodatkowych dostępnych w neurologii weterynaryjnej. Podobnie jak badanie morfologiczne krwi charakteryzuje się ono wysoką czułością, ale małą specyficznością, dlatego też ważne jest, aby ostateczne rozpoznanie stawiać w oparciu o szczegółowy wywiad, badanie kliniczne i neurologiczne, odpowiednią diagnostykę obrazową oraz inne niezbędne testy (1, 3).
Wskazania
Badanie płynu mózgowo-rdzeniowego może być przydatne u pacjentów z podejrzeniem przede wszystkim choroby ośrodkowego układu nerwowego, w niektórych przypadkach również obwodowego układu nerwowego:
- Encefalopatie: w szczególności zapalenia opon mózgowych i mózgu, zarówno tła zakaźnego, jak i niezakaźnego (ryc. 1, 2). W przebiegu zapaleń mózgu dochodzi do zmiany w stężeniu białka, a także w zawartości i składzie leukocytów w płynie mózgowo-rdzeniowym. Także choroby nowotworowe, metaboliczne, degeneracyjne mogą wywoływać zmiany w składzie płynu, są one jednak często niespecyficzne. W przypadku urazów OUN również dochodzi do zmian PMR, jednak ze względu na wysokie ryzyko powikłań, punkcja nie jest wskazana.
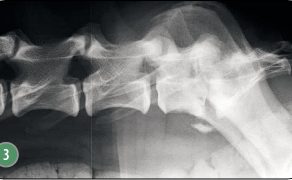
- Mielopatie: każda zmiana dotycząca rdzenia kręgowego, która nie może być zdiagnozowana na podstawie przeglądowego zdjęcia rentgenowskiego. Zaleca się również punkcję w przypadku podejrzenia zapalenia struktur kręgosłupa (np. zapalenie krążka międzykręgowego, zapalnie wyrostków suteczkowych) (ryc. 3). Choroby o charakterze miejscowym, wieloogniskowym czy rozsianym mogą prowadzić do zmian PMR. Badanie wskazane jest również przed każdą mielografią ze względu na niebezpieczeństwo pogorszenia stanu pacjenta po wprowadzeniu środka kontrastowego w przypadku stanu zapalnego opon mózgowo-rdzeniowych i rdzenia kręgowego.
- Radikulopatie: w przypadku podejrzenia zapalenia wielokorzeniowego (poliradikuloneuritis), procesów zapalnych korzeni nerwowych (5).
Przeciwwskazania i powikłania
Wykonanie punkcji wymaga znieczulenia ogólnego, dlatego gdy znieczulenie jest bezwzględnie przeciwwskazane należy odstąpić od punkcji. Należy również pamiętać, że każde zwierzę z problemem wewnątrzczaszkowym jest pacjentem wysokiego ryzyka.
Płyn mózgowo-rdzeniowy nie powinien być pobierany, jeśli podejrzewa się podwyższone ciśnienie wewnątrzczaszkowe. Pobranie PMR powoduje gradient ciśnienia, co może doprowadzić do przesunięcia się móżdżku lub mózgu doogonowo (przepuklina). Ucisk na ośrodek oddychania w rdzeniu przedłużonym prowadzi w konsekwencji do zatrzymania oddechu i śmierci. Zwiększone ciśnienie wewnątrzczaszkowe może wystąpić u zwierząt z wodogłowiem, a także dużymi, uciskającymi zmianami w mózgu (nowotwór, ropień, ziarniniak), czy uogólnionym stanem zapalnym OUN lub po urazie.
Ciśnienie wewnątrzczaszkowe jest mierzone u zwierząt niezwykle rzadko, dlatego jego podwyższenie rozpoznawane jest na podstawie mało specyficznych objawów klinicznych i neurologicznych takich, jak: bradykardia (< 60 uderzeń serca/min), wysokie ciśnienie krwi, zmieniony stan świadomości (depresja, otępienie, śpiączka), porażenia, słaba reaktywność źrenic na światło, anizokoria (różnoźreniczość), sztywność odmóżdżeniowa, oczopląs pionowy. Jeżeli istnieje podejrzenie podwyższonego ciśnienia wewnątrzczaszkowego, a badanie obrazowe głowy (rezonans magnetyczny (MRI) lub tomografia komputerowa (TK)) nie są dostępne, według niektórych autorów, możliwe jest pobranie płynu z punkcji lędźwiowej, po uprzednim obniżeniu ciśnienia farmakologicznie (2).
Przeciwwskazaniami są także zaburzenia krzepnięcia, nadwichnięcie szczytowo-obrotowe, malformacja Chiari oraz urazy kręgosłupa szyjnego.
Do powikłań powstałych na skutek nieprawidłowej techniki pobierania PMR możemy zaliczyć jatrogenny uraz pnia mózgu, rdzenia kręgowego lub korzeni nerwowych, a także zakażenie, spowodowanie niezachowaniem aseptyczności podczas punkcji (3).
Technika punkcji
Dla pobrania płynu mózgowo-rdzeniowego możliwe jest przeprowadzenie punkcji podpotylicznej oraz lędźwiowej (ryc. 5). Punkcja podpotyliczna jest częściej wykonywana, ponieważ jest łatwiejsza, możliwe są jednak przy tej technice poważniejsze powikłania. Pobranie PMR u psów i kotów wymaga znieczulenia ogólnego oraz zaintubowania pacjenta. W Katedrze Chorób Wewnętrznych z Kliniką Koni, Psów i Kotów UP we Wrocławiu punkcję PMR u psów i kotów przeprowadza się w premedykacji medetomidyną, butorfanolem oraz wprowadzeniu w sen podstawowy przy zastosowaniu propofolu. Miejsce punkcji należy przygotować w sposób chirurgiczny, procedurę przeprowadza się zazwyczaj w sterylnych rękawiczkach.
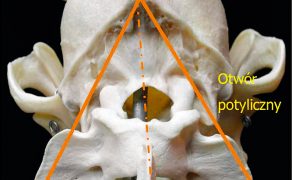
Do punkcji podpotylicznej PMR należy ułożyć ciało zwierzęcia na boku, tak aby czaszka i kręgosłup szyjny, przy maksymalnym zgięciu głowy, tworzyły kąt 90° i znajdowały się na krawędzi stołu (punkcja zbiornika móżdżkowo-rdzeniowego). Miejsce wkłucia to połowa wysokości trójkąta, którego wierzchołki to guzowatość potyliczna i tylne krawędzie skrzydeł atlasu (ryc. 5). Według niektórych autorów miejsce to można wyznaczyć na przecięciu się linii podłużnej, wyznaczonej przez guzowatość potyliczną i wyrostek kolczysty C2, z poprzeczną, wyznaczoną przez przednie krawędzie skrzydeł atlasu (2, 5). Igłę do punkcji (najczęściej 1,5-calową o średnicy 22) należy wprowadzać ostrożnie, trzymając ją prostopadle do przestrzeni podpotylicznej i wolno przekłuwać skórę oraz mięśnie.
Wprowadzając igłę głębiej, można wyczuć lekki opór stawiany przez więzadło szczytowo-potyliczne, a następnie przekłucie opony twardej i pajęczynówki (uczucie przebicia kartki papieru). W tym momencie wyciąga się mandryn i obserwuje wypływ płynu mózgowo-rdzeniowego, zbierając go jednocześnie do przygotowanych wcześniej probówek. U kotów i bardzo małych psów opór może nie być wyczuwalny – można wtedy usunąć mandryn wcześniej, po przebiciu warstwy mięśni i bardzo powoli wprowadzać igłę bez mandrynu w wyznaczonym kierunku, cały czas obserwując, czy nie pojawił się płyn. Niekiedy podczas punkcji igła natrafia na kość – wówczas należy lekko ją cofnąć i spróbować skierować bardziej doogonowo (3).
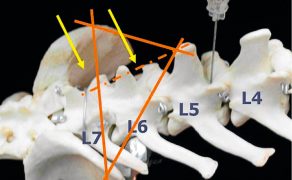
Punkcja lędźwiowa dostarcza więcej informacji na temat chorób odcinka piersiowo-lędźwiowego niż punkcja podpotyliczna, jest natomiast trudniejsza do wykonania i częściej też dochodzi do zanieczyszczenia próbki krwią. Do badania pacjent powinien leżeć na boku, z maksymalnie wyciągniętymi doczaszkowo kończynami miednicznymi. Punkcję wykonuje się najczęściej na wysokości przestrzeni międzykręgowych L5-L6 u psa (L4-L5 u dużych psów), u kota L6-L7, ewentualnie z przestrzeni lędźwiowo-krzyżowej (ryc. 6). Igłę należy wprowadzić bocznie do linii pośrodkowej kręgosłupa, przy doogonowo-grzbietowej krawędzi wyrostka kolczystego (L6 dla L5/L6, L5 dla L4/L5). Powinien zostać zachowany kąt 30°-60° do osi długiej kręgosłupa. Po przebiciu opony twardej często można zauważyć skurcz mięśni kończyn miednicznych lub/i ogona. Igła najczęściej wprowadzana jest do momentu wyczucia kości tworzących dobrzuszną część kanału kręgowego, w tym momencie należy usunąć mandryn i zebrać płyn (5, 3).
W trakcie zbierania próbki PMR nie należy aspirować za pomocą strzykawki, ponieważ wywołane podciśnienie może spowodować krwawienie podpajęczynówkowe. Ilość płynu, jaką można pobrać jednorazowo od zwierzęcia, wynosi 1 ml/5 kg (4).
Badanie płynu mózgowo-rdzeniowego oraz interpretacja wyników
Do wykonania większości istotnych badań wystarczy 1-2 ml płynu mózgowo-rdzeniowego. Materiał natychmiast po pobraniu (probówki bez EDTA) jest oceniany makroskopowo i musi być jak najszybciej dostarczony do laboratorium cytologicznego (1). Jeżeli nie jest możliwe wykonanie badania cytologicznego PMR w ciągu 1 godziny od pobrania, należy dodać do próbki, w celu konserwacji, surowicę płodu bydlęcego lub 30% surowicy autologicznej. Prawidłowy płyn powinien być wodojasny i przejrzysty. Krwawienie spowodowane punkcją wywołuje czerwonawy odcień, który znika w miarę wypływania płynu i po odwirowaniu w wirówce. Natomiast żółtawy (zwany ksantochromią) lub czerwonawy kolor, który utrzymuje się po odwirowaniu płynu, wskazuje na patologiczne krwawienia (np. do przestrzeni podpajęczynówkowej).
Zmętnienie PMR jest wywołane zwiększeniem zawartości komórek powyżej 500/μl, a przy wysokiej zawartości białka jest on bardziej gęsty i wstrząśnięcie probówką spowoduje powstanie piany (2, 4). Zwykle jednak, nawet w stanach patologicznych, zmiany makroskopowe nie są widoczne i konieczna jest analiza laboratoryjna płynu. Do najważniejszych badań PMR zaliczamy oznaczenie ogólnej liczby oraz jakości leukocytów (badanie cytologiczne) i badanie stężenia białka całkowitego (tabela 1, str. 23).

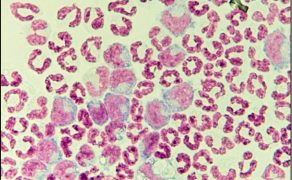
Liczba komórek najczęściej oznaczana jest w komorze Fuchs-Rosenthala, do której próbka płynu wprowadzana jest po uprzednim zmieszaniu z płynem Türka lub Samsona w proporcji 1:10. Oba odczynniki powodują hemolizę erytrocytów oraz fioletowo-czerwone zabarwienie leukocytów. Należy policzyć liczbę komórek na siatce Fuchs-Rosenthala, a wynik podzielić przez 3, dla otrzymania liczby komórek w 1 μl płynu. Norma u zdrowych zwierząt wynosi 0-3 komórki/1 μl. W przypadku podwyższonej zawartości komórek w PMR, czyli pleocytozy, bardzo przydatne jest różnicowanie tych komórek, co umożliwia zawężenie listy diagnostyki różnicowej chorób. W tym celu należy przygotować specjalną komorę sedymentacyjną lub odwirować 0,5 ml płynu w wirówce cytometrycznej (ryc. 7, 8). Następnie preparat pozostawia się do wyschnięcia, utrwala się, a barwi metodą May-Grünwalda-Giemsy lub Diff-Quick (ryc. 9).
Badanie stężenia białka w płynie mózgowo-rdzeniowym można wykonać ilościowo (metodami laboratoryjnymi) lub jakościowo (dodanie odczynnika Pandy’ego i ewentualnie Nonne-Apelta). U zdrowych zwierząt zawartość białka wynosi poniżej 25 mg/dl (2,5). Zmętnienie (wynik „+”) w próbie Pandy’ego pojawia się przy stężeniu białka powyżej 40 mg/dl, natomiast odczynnik Nonne-Apelta wytrąca jedynie globuliny. Podwyższenie stężenia albumin wykazuje uszkodzenie bariery krew – mózg, natomiast podwyższone stężenie immunoglobulin – na ich syntezę wewnątrzczaszkową.
Przy podejrzeniu choroby zakaźnej należy zabezpieczyć płyn w sterylnej probówce w celu wykonania posiewu lub bardziej wiarygodnego badania serologicznego. Badanie serologiczne można wykonać również z PMR głęboko mrożonego (neosporoza, toksoplazmoza, ehrlichioza, choroby wirusowe) (3, 6).
Podsumowanie
Badanie płynu mózgowo-rdzeniowego jest przydatnym badaniem dodatkowym w neurologii weterynaryjnej, zwłaszcza przy podejrzeniu chorób zapalnych oraz zakaźnych. Punkcja wymaga nieco wprawy i dużej ostrożności, może być jednak wykonywana w każdej praktyce weterynaryjnej.
Galeria
Mogą zainteresować Cię również
POSTĘPOWANIA
w weterynarii